- 2025年7月15日
- 2025年8月20日
高血圧の食事療法
減らすもの:
塩分 (6g/日)・飽和脂肪酸・カロリー・アルコール
増やすもの;
カリウム3,000 mg・食物繊維・不飽和脂肪酸(EPA/DHA)
塩分
国民健康栄養調査報告によると日本人の平均塩分摂取量は1日10.2gですが、厚生労働省推奨食塩摂取目標量として、1日男性8g、女性7g以下としています。高血圧症の場合は、1日6g未満を目標にします。
参考までに、私たちが普段食べているものにどれくらいの塩分が含まれているのかを見てみましょう。
味噌汁を1日に3杯飲み、ご飯に梅干しを1個添えるだけで塩分量は6.0 gを簡単に超えてしまいます。

塩分摂取量を少なくするためには、以下のことに注意して食事を摂りましょう。
*漬物・佃煮・干物・練り製品・肉加工品(ハムやソーセージ)などは控えましょう。
汁物や麺類は、1日1杯までとして、麺つゆは飲まないようにしましょう。
練り製品や加工食品
練り製品やハムなどの加工食品は塩分が多くないイメージですが、意外に多くの食塩が含まれています。食べ過ぎないよう注意しましょう。
| 食品名 | 100gあたりの塩分量(g) |
| 生ハム | 5.6 |
| ボンレスハム | 2.8 |
| かまぼこ | 2.5 |
| ちくわ | 2.3 |
| さつま揚げ | 1.9 |
塩分の多い調味料
塩以外にも調味料にも多くの塩分が含まれます。注意しましょう。
| 調味料 | 100gあたりの塩分量(g) |
| 醤油 | 21.2 |
| オイスターソース | 11.4 |
| 中濃ソース | 5.8 |
| ポン酢 | 5.8 |
| ケチャップ | 3.1 |
飽和脂肪酸
飽和脂肪酸を多く含む肉の脂身やバター、インスタントラーメンなどはLDLコレステロール(悪玉コレステロール)を上げる原因となるので控えましょう。LDLコレステロールは動脈硬化の原因となり、血圧を上昇させます。
一方、HDLコレステロール(善玉コレステロール)には、血中の余分なコレステロールを回収する働きがあります。運動不足や喫煙がHDLコレステロールを下げる原因となるため、適度な運動や禁煙も心がけましょう。
カロリー
肥満は血圧を高くする原因の一つとして知られています。BMI25.0~29.9の方はBMI20の方と比べると、1.5~2.5倍も高血圧になるリスクが上がります。
4 kgの減量により4.5/3.2 mmHg下がるという研究データもあリます。BMI25以上の方はカロリー摂取量の見直しを行い体重を適正に保ちましょう。
アルコール
飲酒量を控えるのも高血圧の対策に効果的です。減塩のように大きな効果は認められていませんが、飲酒制限を1~2週間続けることで3/2 mmHgほど血圧が下がります。アルコールは脳卒中や心房細動などの原因にもなります。健康のためにも節酒を心がけたいです。高血圧の管理を目的とする場合は、男性で1日にビール中瓶1本、女性でビール中瓶1/2本以下にするよう推奨されています。
カリウム
カリウムはナトリウムを尿中に排出する働きがあり、野菜、海草、果物などに多く含まれています。充分に摂るようにしましょう。ただし、果物は果糖も多く含んでおり、食べ過ぎによって血糖や中性脂肪が上昇したり、肥満を招く可能性がありますので注意が必要です。主に野菜、海藻類で多く摂ることをお勧めします。
慢性腎臓病の方はカリウムの排泄機能が衰えており体内に蓄積しやすいため、カリウムの摂りすぎには注意が必要です。
また、最近注目されているのが、「ナトカリ比」です。「尿ナトリウム/カリウム比」の略です。高血圧の原因のナトリウムが多くなり、高血圧を改善するカリウムが減れば、「ナトカリ比」は高くなります。逆に、減塩して野菜(カリウム)をたくさん摂れば、「ナトカリ比」は下がります。単独のナトリウム値、カリウム値より「ナトカリ比」の方が血圧値と強く相関したとする報告があります。高血圧管理・治療ガイドライン2025では新たに「ナトカリ比」の目標値が設定されています。
| 食品名 | 100gあたりのカリウム量 |
| 切り干し大根 | 3,500 mg |
| バナナ | 1,300 mg |
| いちじく | 840 mg |
| アボガド | 590 mg |
| 小松菜 | 500 mg |
食物繊維
消化酵素では消化できない食物繊維は、腸内の余分な糖質や脂質を体外に排泄する作用があります。腸内にあるナトリウムを包み込み、排泄をして血圧の上昇を抑制する作用もあります。
特に水溶性の食物繊維が降圧効果があります。毎日の食事に積極的に取り入れていきましょう。
| 食品名 | 100gあたりの食物繊維量 |
| しいたけ | 46.7 g |
| おから | 43.6 g |
| のり | 36.0 g |
| 切り干し大根 | 21.3 g |
| 小麦胚芽 | 14.3 g |
不飽和脂肪酸(EPA/DHA)
魚の青魚(イワシ、サバ、サンマなど)に多く含まれるn-3系脂肪酸(オメガ3)のDHA(ドコサヘキサエン酸)には血管の弾力性を高め、EPA(エイコサペンタエン酸)には血流を良くする効果があり、血圧を下げる作用がありますので積極的にとりましょう。
食事療法のポイント
醤油やソースはかけずにつける
かけると量が多くなるので、皿に注いだ醤油やソースにちょんちょんとつけて食べましょう
香辛料や香味野菜をうまく活用する
こしょう、七味、生姜などの香辛料を使いましょう
味噌汁は具だくさんにして汁の量を減らす
塩分は汁に多いので、具を多くして汁をへらしましょう
うまみ素材を使う
昆布、かつお、しいたけなどのうまみ成分を活用しましょう
麺類のスープは残す
スープには大量の塩分が含まれます。飲み干さずに残しましょう。
減塩食品や減塩調味料を活用する
塩分カット製品を積極的に取り入れましょう
新鮮な食材を選んで調理する
新鮮な食材にはうまみが残っているので塩分を減らすことができます
生活習慣の修正
食事以外にも生活習慣も血圧に影響します。
不十分な防寒、暖房
寒くなると血圧が上がります。冬の方が脳卒中や心筋梗塞は多くなります。高血圧の方はしっかりと暖房を使い部屋を暖めましょう。特にトイレ、浴室、脱衣所の暖房が見落とされやすいです。気をつけましょう。風呂に入ると血圧が下がります。寒い脱衣所で血圧が上がった後に、風呂で血圧が下がると血圧が上下に大きく変動して、“ヒートショック”と呼ばれる重大な健康被害をもたらします。ヒートショックで亡くなる方は交通事故の4倍以上といわれています。
ストレス
心理的・社会的なストレスで高血圧は2倍以上増えます。職場や家族のストレスはなかなか解決困難なケースも少なくありません。「大丈夫」と思って自分の中にしまいこまず、周囲の人に伝えて自分の想いを表出することが大事です。
また、気分転換や運動でストレス発散しましょう。ヨガ、瞑想などもストレス管理に有効とされています。
睡眠不足
睡眠不足は交感神経系を刺激して血圧を上昇させます。短い睡眠時間、交代勤務、休日の少なさが複合的に高血圧の発症に関与します。十分な睡眠時間をとりましょう。最低でも6時間、できれば7時間以上の睡眠は必要です。
よくある質問
Q1. 病院で測る血圧と自宅で測る血圧が違います。どちらを優先すれば良いですか?
一般的に、“診察室血圧”は“家庭血圧”より高いことが知られています。その場合、“家庭血圧”を降圧治療の目標とします。
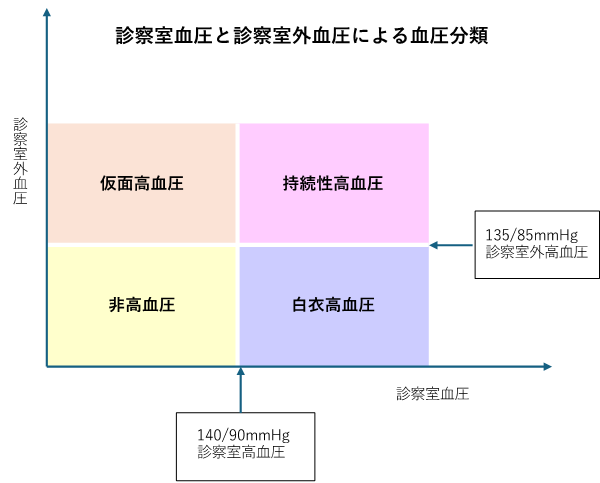
●非高血圧
診察室血圧が基準(140/90mmHg)未満であり、なおかつ診察室外血圧も基準(135/85mmHg)未満の場合は、血圧が安定的に正常な非高血圧に分類されます。
●持続性高血圧
診察室でも家庭でも基準を上回る場合、常に血圧レベルが高い持続性高血圧に分類されます。一般的な高血圧とは、この持続性高血圧を指すものです。動脈に高い圧力がかかり続けるため、血管に負担がかかって、心筋梗塞や脳卒中を起こすリスクが2〜3倍程度高まるとされています。
●白衣高血圧
病院で血圧を測ったら、家庭で測ったときよりも高かった、こんな経験はないでしょうか。医師や看護師などの白衣を着た医療関係者がいる病院やクリニックにおいてのみ高血圧になることを、白衣高血圧といいます。診察室高血圧とも呼ばれています。しかし、まったく正常というわけでもなく、一部は持続性高血圧に移行するリスクもあるので、普段から注意しておくことが大切です。
●仮面高血圧
白衣高血圧とは逆に、診察室血圧は非高血圧なのに、診察室外血圧が基準値を超える状態を仮面高血圧といいます。仮面高血圧には、起床時の血圧が高い「早朝高血圧」、夜間に寝ている間の血圧が高い「夜間高血圧」、昼間に高くなる「ストレス性高血圧(または職場高血圧)」があります。いずれにしても脳・心血管疾患リスクは、正常血圧よりも2〜3倍高く、持続 性高血圧患者と同程度か、それ以上をマークすることもあるので注意しましょう。
Q2. 自宅で血圧を測るとき、手首と腕とどちらが良いですか?
正確な血圧測定の条件は:
上腕
利き手でない側
カフ(腕などに巻く布の部分)の高さが心臓の高さ
です。手首の血管は骨や靭帯に囲まれており正確な血圧の測定が難しい場所です。また測定時に心臓より手首が低くなることが多く、正しい血圧より高くでてしまいます。スイッチが操作しやすい、表示された数字が読みやすい、カフが巻きやすい、など、実際に操作してみて自分にとって一番使いやすいものを選びましょう。
Q3. 家庭で血圧は何回測れば良いですか?
朝起きた後と夜寝る前の2度測るのが理想的です。また、1度につき2回測って平均値をとるとより精度が高くなるためお勧めです。
朝: 夜:
起床後1時間以内 寝る前
排尿すませてから 座って1分安静にしたあと
朝のくすりを飲む前
2回測定して平均値をその時の血圧とします。2回測定した値は両方とも手帳に記録しましょう。自分で測定できるあいだは生涯にわたり測定を続けましょう。高血圧の診断は7日間の血圧の平均値を用います。
Q4. 高血圧を予防する理想の食事はありますか?
食塩やカリウムなど単独の食事成分でなく、食事パターンが有効な降圧をもたらします。
なかでも野菜・果物・低脂肪乳製品が豊富で、飽和脂肪酸とコレステロールが少ないDASH食とそれに減塩を組み合わせたDASH-sodium食が注目されています。
また、地中海食やノルディック食などオリーブ油や多価不飽和脂肪酸が豊富に含まれる食事や、魚介類、穀物、野菜、果物、豆などが豊富で肉類を控えることが降圧に有効です。
伝統的な日本食はこれらの食事パターンに近く、減塩と日本食を組み合わせると理想的な食事になります。
Q5. 認知症は降圧剤を飲むと逆に症状が悪化しませんか?
高血圧は認知症の原因のひとつで、ガイドラインでも認知症の方の降圧剤の内服を推奨しています。しかし、日常生活動作(ADL)が低下している高齢者では血圧が高いほうが認知機能の低下が少ないとする報告もあります。降圧薬と認知機能の関係は複雑です。降圧薬により低下しすぎた血圧が認知機能に悪影響を及ぼす可能性は否定できません。一般的な降圧目標は、75歳未満では130/80mmHg、75歳以上では140/90mmHgですが、認知症の方は個別に降圧目標値を設定し、目標値を大きく下回らないことが重要です。
Q6.特定保健用食品(トクホ)で血圧は下がりますか?
特定保健用食品(トクホ)は健康を維持するための機能を有し、個別に生理的機能や特定の保健機能を示す有効性や安全性等に関する科学的根拠が裏付けられているものです。生活習慣病の一次予防を目的として1991年(平成3年)に制度化されました。トクホとして認可されるためには、動物実験だけでなく、人間を対象とした試験で効果を証明する必要があり、トクホを使用した人と使用していない人を比較して12週間以上にわたってその効果を検証する必要があります。2024年現在、トクホ食品は1058品目あり、そのうち「血圧が高めの方」のトクホ食品は12品目発売されています。病院で処方される薬と比べて、トクホの臨床試験の要件は期間が短く、対象者数も少ないです。本当に効果があるのか分からない商品が混在します。トクホは降圧剤の代替には決してなりません。血圧を下げるための基本は生活習慣の改善であり、トクホは生活習慣修正の代替になるものでもありません。また、トクホは血圧高めの人に適した食品であり、前高血圧症の人には適していますが、高血圧症を既に発症している人に対しての治療手段としては用いられません。トクホに過剰な期待をもつことは禁物です。
